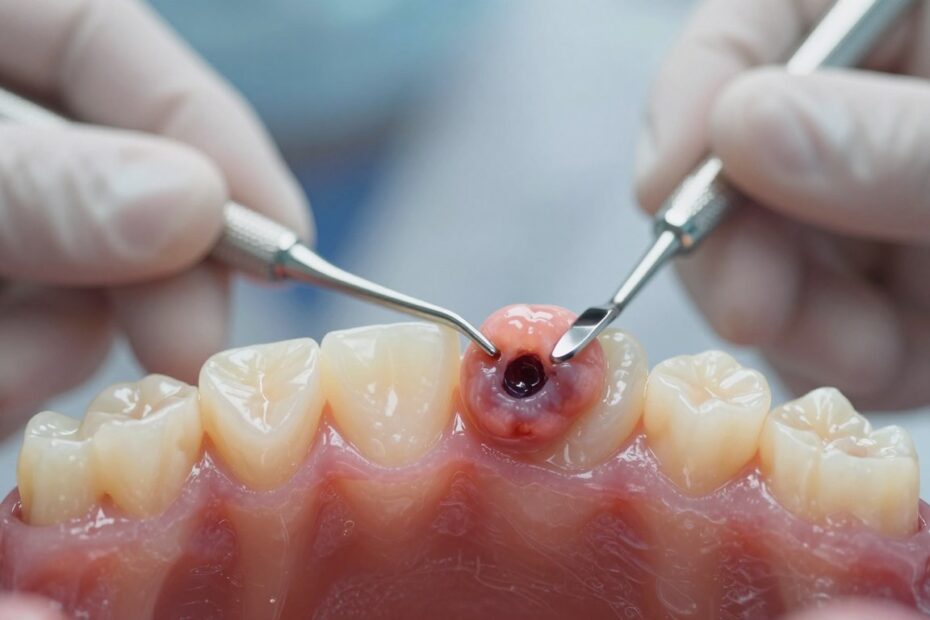
Czy zmiana w jamie ustnej, którą ignorujesz, może kryć poważniejszy problem? Wielu pacjentów zauważa ją dopiero, gdy urośnie lub zacznie przeszkadzać.
Zdefiniujemy prostym językiem, czym jest torbiel i dlaczego bywa wykrywana przypadkowo podczas zdjęć radiologicznych.
Opiszemy, jakie objawy powinny skłonić do wizyty u specjalisty i kiedy ból pojawia się przy nacisku lub gryzieniu.
Wyjaśnimy też, jak wygląda diagnostyka w stomatologia i jakie są główne opcje leczenia. Podkreślimy, że samodzielne usuwanie zmian w domu jest ryzykowne.
Na końcu przedstawimy praktyczny plan działania: jak rozpoznać problem, jakie badania wykonać i czego oczekiwać po zabiegu.
Kluczowe wnioski
- Zmiana bywa bezobjawowa i często wykrywana przypadkowo.
- Zwróć uwagę na narastający guz, ból przy nacisku i problemy z zębami sąsiednimi.
- Konsultacja stomatologiczna jest konieczna dla prawidłowej diagnostyki.
- Samoleczenie może pogorszyć stan i opóźnić właściwe leczenie.
- Metoda postępowania zależy od rodzaju, wielkości i lokalizacji zmiany.
Czym jest torbiel w obrębie jamy ustnej i gdzie najczęściej się rozwija
To zmiana tworząca zamkniętą przestrzeń wypełnioną płynem lub półpłynną treścią, otoczoną torebką łącznotkankową. Nie jest to prawidłowa struktura — zamiast tkanki pojawia się „jama”, która zaburza lokalną anatomię.
Najczęściej taka zmiana rozwija się wokół wierzchołków korzeni zębów. Może też występować w kości szczęki i żuchwy, w tkankach miękkich lub w zatokach.
W praktyce pacjenci często nie odczuwają dolegliwości na początku. Zmiana długo pracuje w tle, dlatego regularne przeglądy i zdjęcia radiologiczne bywają kluczowe dla wykrycia jej wcześnie.
| Lokalizacja | Typowe objawy | Dlaczego trudno zauważyć |
|---|---|---|
| Okolice wierzchołków korzeni | bóle przy nacisku, ruchomość zęba | ból bywa mylony z problemem zęba |
| Kość szczęki/żuchwy | opuchlizna, przemieszczenia zębów | rozwój pod tkanką kostną daje małe objawy |
| Tkanki miękkie / zatoki | zmiana widoczna w jamie, dolegliwości zatokowe | objawy zależą od położenia; mogą przypominać inne schorzenia |
Lokalizacja wpływa na to, jakie odczucia pojawią się później — inaczej gdy problem dotyczy górnych zębów i okolicy nosa. W kolejnych częściach pokażemy, jak rozróżnić taką zmianę od innych i jakie badania obrazowe są przydatne.
Jak wygląda torbiel na dziąśle i jakie daje objawy
Zmiana zwykle przypomina mały pęcherzyk lub kroplę wypełnioną płynem pod śluzówką.
Może być widoczna jako gładkie uwypuklenie lub wyczuwalny guzek językiem.
W miarę wzrostu pojawia się opuchlizna i uczucie rozpierania.
Może pojawić się także widoczna asymetria twarzy przy większych zmianach.
Typowe objawy to: ból zęba nasilający się przy gryzieniu i ucisku, tkliwość oraz czasem sączenie płynu po lekkim ucisku.
Narastający ból, rozchwianie zęba lub rosnące wybrzuszenie to sygnały alarmowe.
| Wygląd | Typowe odczucia | Co sprawdzić |
|---|---|---|
| Mały pęcherzyk lub guz | Ból przy nacisku, tkliwość | Obserwacja wzrostu, czy ból narasta |
| Wyraźne uwypuklenie | Opuchlizna, rozpieranie | Sprawdź asymetrię twarzy, utrudnione żucie |
| Możliwy wyciek płynu | Uczucie rozchwiania zęba | Nie nakłuwać ani nie wyciskać, skonsultować się z lekarzem |
Uwaga: obraz kliniczny bywa mylący i część objawów może przypominać inne schorzenia w okolicy jamy ustnej. Nie próbuj nakłuwać zmian — obserwuj i zgłoś się do specjalisty.
Torbiel na dziąśle – najczęstsze przyczyny i czynniki ryzyka
Przyczyny tego stanu zwykle wiążą się z długotrwałym procesem zapalnym w obrębie zęba.
Najczęściej problem rozwija się w wyniku nieleczonej próchnicy, która prowadzi do martwicy miazgi i przewlekłego zapalenia tkanek okołowierzchołkowych.
Inne źródła to urazy mechaniczne, pęknięcie korzenia, zgorzel czy niedoleczone leczenie kanałowe, które może dawać „cichą” infekcję w kanale.
Czynniki ryzyka to zaniedbana higiena jamy ustnej, odkładanie wizyt kontrolnych oraz ignorowanie ubytków.
Szczególną grupę stanowią zmiany związane z zębami zatrzymanymi, zwłaszcza ósemkami, które długo pozostają w kości.
| Przyczyna | Mechanizm | Jak zmniejszyć ryzyko |
|---|---|---|
| Nieleczona próchnica | Miazga ulega martwicy, zakażenie rozchodzi się do tkanek | Szybkie leczenie ubytków, fluoryzacja |
| Niedoleczone leczenie kanałowe | Pozostała infekcja w kanale | Kontrole po endodoncji, powtórne leczenie w razie potrzeby |
| Urazy i pęknięcia korzenia | Uszkodzenie tkanek i wnikanie bakterii | Reakcja po urazie, diagnostyka radiologiczna |
| Zęby zatrzymane (np. ósemki) | Tworzenie zmian zawiązkowych przy korzeniu | Monitorowanie i usunięcie, gdy wskazane |
Jak zapobiegać: reaguj szybko na ból i urazy, utrzymuj higienę i chodź na regularne kontrole, aby zmiana nie zdążyła się rozwinąć.
Rodzaje torbieli w jamie ustnej ważne w diagnostyce i leczeniu
Różne rodzaje zmian w obrębie jamy ustnej wymagają odmiennego podejścia diagnostycznego i terapeutycznego.
Najczęściej spotykane torbiele to zmiany związane z korzeniem zęba. Korzeniowa i okołowierzchołkowa wynikają z przewlekłego zapalenia i często toczą się długo, zanim zostaną wykryte.
Inny typ to torbiel zawiązkowa. Pojawia się zwykle przy zębach zatrzymanych, zwłaszcza w żuchwy i przy ósemkach. Może dawać lokalne zaburzenia lub ucisk sąsiadujących zębów.
Dziąsłowa forma występuje u noworodków i często ustępuje samoistnie. U dorosłych wymaga oceny, bo obraz kliniczny bywa podobny do innych zmian.
- Przyzębna wiąże się z kieszonkami i kamieniem; leczenie higieniczne bywa kluczowe.
- Korzeniowa/okołowierzchołkowa wymaga leczenia endodontycznego lub zabiegowego usunięcia zmiany.
Ważne: ostateczne rozpoznanie rodzaju często potwierdza badanie histopatologiczne po usunięciu. To zapewnia bezpieczeństwo i plan rehabilitacji.
Torbiel a ropień w jamie ustnej – jak nie pomylić zmian
Ropień i torbiel mogą pojawiać się w tej samej części jamy ustnej, lecz różnią się przebiegiem i nasileniem objawów.
Tempo rozwoju: torbiel zwykle rośnie powoli i długo bywa bezobjawowa. Ropień pojawia się nagle i szybko pogarsza samopoczucie.
Ból i wydzielina: przy ropniu ból jest często pulsujący i silny, a zmiana może dawać ropną wydzielinę lub przetokę. Gdy jest torbiel, płyn zwykle się nie sączy, chyba że wywołamy ucisk.
Opuchlizna i tkliwość wystąpią w obu przypadkach, ale w ropniu stan zapalny jest zwykle większy. Nie wyciskaj ani nie nakłuwaj zmian — to może nasilić infekcję.
Kiedy pilnie szukać pomocy: gwałtowny ból, narastający obrzęk, gorączka lub problem z otwieraniem ust to sygnały do pilnej konsultacji.
Jak stomatolog rozpoznaje torbiel: wywiad, badanie i diagnostyka obrazowa
Podczas wizyty stomatologiem zaczyna od krótkiego wywiadu. Pyta pacjenta o czas trwania dolegliwości, ból, wcześniejsze leczenia kanałowe i urazy. Historia pomaga ocenić ryzyko rozwoju zmiany.
W badaniu lekarz ogląda jamy ustnej, sprawdza wygląd śluzówki, obecność guzka, tkliwość i ruchomość zębów. Oceni też przetoki i orientacyjną lokalizację okolicy problemu.
Badania obrazowe są kluczowe. Podstawą bywa RTG punktowe lub pantomogram.
Na radiogramie zmiana często widoczna jest jako ciemna plama z jasnym obrzeżeniem. Przy większych procesach obserwuje się ubytek kości i resorpcję korzeni.
W niektórych przypadkach stomatolog kieruje pacjenta na tomografię komputerową. Ocena 3D pokazuje relacje do kości i ważnych struktur, co wpływa na plan leczenia.
Ostateczne rozpoznanie potwierdza badanie histopatologiczne po usunięciu zmiany. To zabezpiecza pacjenta przed rzadkimi, poważniejszymi jednostkami chorobowymi.
Jak wygląda leczenie torbieli i od czego zależy wybór metody
Wybór metody leczenia zależy od wielkości zmiany, jej rodzaju i położenia względem zęba i kości.
Cel terapii to usunięcie zmiany, likwidacja źródła zapalenia i ochrona sąsiednich zębów oraz struktur kostnych.
W wielu przypadkach możliwe jest leczenie kanałowe zęba jako element przyczynowy. Gdy zmiana wynika z zakażenia kanału, endodoncja może zamknąć drogę nawrotu i doprowadzić do gojenia.
Jeśli ząb jest mocno zniszczony lub zmiana zajmuje dużą część kości, konieczna bywa chirurgia.
- Enukleacja — chirurgiczne wycięcie zmiany; często łączy się ją z resekcją wierzchołka korzenia, aby usunąć ognisko zapalne.
- Marsupializacja / odbarczenie — stosowane przy dużych zmianach; zmniejszają objętość i chronią kość przed złamaniami; czasem to etap przed całkowitym usunięciem.
- Ekstrakcja — gdy nie da się uratować zęba z powodu rozległego zniszczenia.
Przy rozległych ubytkach kości lekarz może zaproponować wypełnienie materiałem kościozastępczym. To przyspiesza rekonstrukcję i wpływa na plan odbudowy protetycznej.
Antybiotyki nie są standardem leczenia zmiany samej w sobie; podaje się je tylko przy współistniejącej infekcji lub cechach ostrych zapaleń.
Każdy materiał usunięty podczas zabiegu kieruje się na badanie histopatologiczne. To standard bezpieczeństwa i sposób na wykluczenie rzadkich jednostek chorobowych.
Co możesz zrobić przed wizytą i jak dbać o jamę ustną po zabiegu usunięcia
Zanim trafisz do stomatologa, unikaj dotykania zmiany i obserwuj, czy nie pojawiają się gorączka lub nasilający się ból. Nie nakłuwaj i nie wyciskaj — domowe sposoby nie usuwają zmiany ani przyczyny w tkanek.
Doraźnie możesz stosować leki z grupy NLPZ, jeśli nie ma przeciwskazań. Płukanki łagodzące (woda z solą) zmniejszą dyskomfort, ale nie zastąpią leczenia.
Po usunięcie w pierwszych dniach stosuj miękką dietę przez 7–14 dni. Unikaj gorących potraw, alkoholu, sauny i intensywnego wysiłku. Śpij na zdrowym boku i nie ogrzewaj operowanej strony.
- Delikatne szczotkowanie miękką szczoteczką po posiłkach.
- Czyszczenie przestrzeni międzyzębowych nitką bez drażnienia rany.
- Płukanki bez alkoholu; chlorheksydyna tylko według zaleceń lekarza.
- Zimne okłady krótkotrwale przy obrzęku; brak ogrzewania.
- Kontrola i zdjęcie szwów po ok. 7–10 dniach.
„Domowe środki łagodzą objawy, ale nie zastąpią profesjonalnego usunięcie i oceny tkanek przez stomatologia.”
Pilny kontakt z gabinetem: narastający ból, pulsujący ból, szybko powiększający się obrzęk lub niepokojący wysięk wymaga niezwłocznej wizyty.
Jak zmniejszyć ryzyko nawrotu i kiedy nie zwlekać z konsultacją stomatologiczną
,
Profilaktyka obejmuje codzienną higienę oraz wizyty kontrolne u stomatologa. Przede wszystkim szczotkuj zęby dwa razy dziennie, używaj nici lub szczoteczek międzyzębowych i umawiaj się na profesjonalne usuwanie kamienia co kilka miesięcy.
Szybkie leczenie próchnicy i stanów zapalnych zmniejsza ryzyko powstania większej zmiany oraz uszkodzeń kości i rozchwiania zębów.
Nie czekaj z konsultacją, gdy pojawi się narastający ból, gorączka, ropień, opuchlizna lub asymetria twarzy. W takich sytuacjach kontakt ze stomatologiem jest pilny.
Podsumowanie: rozpoznaj objawy, wykonaj diagnostykę obrazową, przeprowadź leczenie i utrzymuj profilaktykę w jamie ustnej, by ograniczyć ryzyko nawrotu po usunięcia zmiany.

Stomatologia zawsze była dla mnie tematem, który warto odczarować i wytłumaczyć po ludzku. Najbardziej cenię profilaktykę i proste nawyki, które robią dużą różnicę w zdrowiu jamy ustnej. Lubię konkret: co działa, co szkodzi i na co zwracać uwagę, żeby uniknąć problemów. Wierzę, że spokojna wiedza jest lepsza niż strach, a regularność wygrywa z zrywami raz na rok.