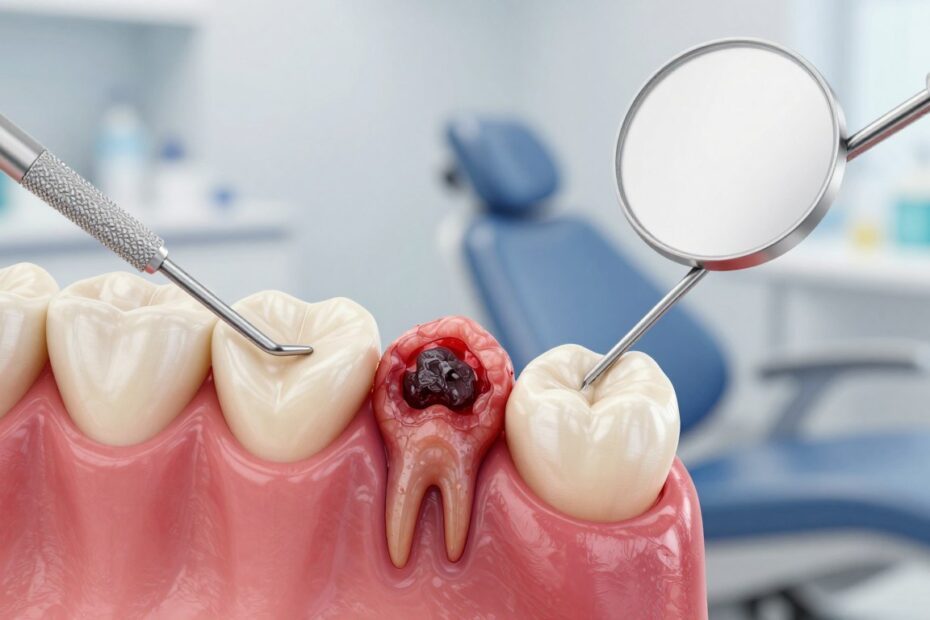
Czy nagły ból i intensywny zapach z ust mogą oznaczać coś więcej niż zwykły problem z higieną?
To schorzenie to szybkie obumieranie tkanek przyzębia, które wymaga natychmiastowej reakcji. Początkowo może wyglądać jak zwykłe podrażnienie, ale w krótkim czasie przechodzi w nasilone objawy: ostry ból, widoczne zmiany wyglądu dziąseł i nieprzyjemny zapach z ust.
Nieleczone może prowadzić do trwałej utraty zębów, a u osób z osłabioną odpornością problem może prowadzić do powikłań ogólnoustrojowych, nawet sepsy.
Jeśli pojawia się nagłe pogorszenie i silny ból, nie zwlekaj z wizytą u stomatologa. Ten artykuł to praktyczny poradnik: rozpoznanie, diagnostyka, leczenie i profilaktyka, a także wskazanie, kiedy zgłosić się natychmiast.
Kluczowe wnioski
- Szybkie obumieranie tkanek przyzębia wymaga pilnej konsultacji ze stomatologiem.
- Charakterystyczne objawy to ostry ból, zmiany wyglądu dziąseł i nieprzyjemny zapach.
- Wczesne rozpoznanie zmniejsza ryzyko utraty zębów.
- Osoby z obniżoną odpornością, palacze i zaniedbujący higienę są w grupie ryzyka.
- Artykuł przeprowadzi krok po kroku przez diagnostykę, leczenie i profilaktykę.
Czym jest martwica dziąsła i co dzieje się w tkankach przyzębia
Obumarcie tkanek w obrębie przyzębia oznacza utratę żywych struktur, które utrzymują zęby w jamie ustnej.
Technicznie proces zaczyna się od pogorszenia ukrwienia. Komórki tracą dopływ tlenu i umierają, tworząc ogniska martwej tkanki. To może dotyczyć nie tylko brzegu dziąsła, ale i więzadeł ozębnej czy kości wyrostka zębodołowego.
W praktyce objawy często pojawiają się nagle. Martwica różni się od przewlekłych chorób przyzębia szybkim przebiegiem i silnymi dolegliwościami.
Jedną z częstych postaci jest martwiczo-wrzodziejące zapalenie dziąseł, które przyspiesza procesy destrukcyjne. Na skutek głębszego zajęcia tkanek rośnie ryzyko rozchwiania zębów i powikłań ogólnoustrojowych.
| Element | Co się dzieje | Konsekwencje |
|---|---|---|
| Brzeg dziąsła | Powstawanie owrzodzeń i miejsca bez żywej tkanki | Ból, nieprzyjemny zapach |
| Więzadła ozębnej | Utrata przyczepu łączącego ząb z kością | Rozchwianie zęba |
| Kość wyrostka zębodołowego | Ubytki kostne przy postępującym braku ukrwienia | Trwała utrata zęba |
Objawy, które powinny skłonić do pilnej wizyty u stomatologa
Pojawienie się ostrego bólu, obrzęku i cuchnącego zapachu ust to sygnał alarmowy. Gdy dolegliwości narastają w ciągu dni, nie zwlekaj z konsultacją.
W jamie ustnej pojawiają się lokalne objawy: tkliwość przy dotyku, wyraźny obrzęk, owrzodzenia i zmiany koloru — siny lub szary odcień dziąseł.
Krwawienie może występować nie tylko podczas szczotkowania, ale także samoistnie. Takie krwawienie odróżnia poważny stan od drobnego podrażnienia.
Ból bywa ostry i utrudnia jedzenie, mówienie lub przełykanie. Nagły, nasilający się ból to kryterium pilności.
Intensywny, cuchnący nieprzyjemny zapach lub nagły zapach ust często wynika z rozpadu tkanek i aktywności bakterii.
- Powiększone węzły chłonne (podżuchwowe, szyjne).
- Gorączka lub stan podgorączkowy, ogólne rozbicie.
- Szybko postępujące zmiany i trudności w przyjmowaniu pokarmów.
Kiedy iść natychmiast? Jeśli ból się nasila, pojawia się cuchnący zapach ust, samoistne krwawienie lub gorączka — umów się na pilną wizytę. Szybka diagnostyka i leczenie zapalenie mogą powstrzymać postęp uszkodzeń.
Przyczyny i czynniki ryzyka: kiedy bakterie w jamie ustnej zaczynają szkodzić
Chwila, w której naturalna flora zaczyna ranić gospodarza, często łączy się ze spadkiem odporności i zaniedbaną higieną.
Moment przełomu to sytuacja, gdy normalne bakterii w obrębie jamy tracą równowagę i przechodzą w patogenne zachowanie.
Główną rolę odgrywa nagromadzenie płytki i kamienia. Tworzą one środowisko, w którym drobnoustroje łatwiej penetrują tkanki.
- Bakterii beztlenowych namnaża się w kieszonkach o ograniczonym dopływie powietrza.
- Ich aktywność powoduje często nieprzyjemny zapach i nasilone zapalenie.
„Spadek odporności, stres lub uraz miejscowy mogą być iskierką, która wywoła gwałtowne zmiany w obrębie jamy.”
Do najważniejszych czynników ryzyka należą: niedożywienie, deficyty witaminowe, HIV, cukrzyca oraz leki immunosupresyjne.
| Czynnik | Mechanizm | Wpływ |
|---|---|---|
| Paleniе | Obniża ukrwienie i gojenie | Nasila stan zapalny i ryzyko zmian |
| Stres | Osłabia odporność | Zwiększa podatność na zaostrzenia |
| Suhość jamy | Zmniejsza oczyszczanie śliną | Ułatwia rozwój bakterii beztlenowych |
Wiele z tych elementów nakłada się wzajemnie. Gdy kilka czynników występuje razem, ryzyko gwałtownych zmian rośnie skokowo.
Diagnostyka: jak rozpoznać problem i ocenić stopień zaawansowania
Rozpoznanie zaczyna się od dokładnego wywiadu i szybkiego badania klinicznego. Lekarz pyta o czas trwania objawów, nasilenie bólu oraz czynniki ryzyka występujące w przeszłości.
Następny krok to ocena zmian w obrębie jamy ustnej i pomiar głębokości kieszonek przyzębnych. Dzięki temu określa się stopnia zajęcia tkanek i planuje dalsze postępowanie.
RTG pozwala zobaczyć korzenie zębów i stan kości. To pomaga odróżnić powierzchowne zapalenie od procesu obejmującego głębsze tkanki. W niektórych przypadkach wykonuje się wymaz, by ustalić odpowiedzialne bakterie.
- Wywiad: objawy, czas trwania, czynniki ryzyka.
- Badanie kliniczne: ocena rozległości i głębokości uszkodzeń.
- Badania dodatkowe: RTG i wymaz w podejrzanych przypadkach.
Ocena stanu zapalnego i stopnia zaawansowania decyduje o leczeniu — zachowawczym lub chirurgicznym. Przy gorączce lub ogólnym osłabieniu lekarz sprawdzi ryzyko powikłań ogólnoustrojowych.
| Element diagnostyki | Co ocenia | Wpływ na decyzję leczniczą |
|---|---|---|
| Wywiad | Objawy, czas, czynniki ryzyka | Określenie pilności przypadku |
| Badanie kliniczne | Głębokość kieszonek, rozległość zmian | Stopień zaawansowania lokalnego |
| RTG | Korzenie zębów, ubytki kostne | Wybór terapii: zachowawcza vs. chirurgiczna |
| Wymaz | Identyfikacja bakterii | Celowana antybiotykoterapia w trudnych przypadkach |
W praktyce prowadzenie często przejmuje periodontolog, gdy proces jest zaawansowany lub nie reaguje na standardowe leczenie.
Leczenie krok po kroku: co robić, gdy podejrzewasz martwicę dziąseł
W przypadku nagłego pogorszenia stanu jamy ustnej najważniejsze jest szybkie oczyszczenie ogniska choroby. Nie zdrapuj zmian samodzielnie i nie używaj agresywnych preparatów wybielających.
Cel leczenia to zatrzymanie procesu: ograniczenie ilości bakterii, usunięcie martwej tkanki i zabezpieczenie zdrowych tkanek przed dalszym obumieraniem.
- Na teraz: umów pilnie wizytę i unikaj samoleczenia. Nie maskuj problemu tylko płynami — to może ukrywać objawy, a nie leczyć przyczynę nieprzyjemnego zapachu ust.
- W gabinecie: dokładne oczyszczenie, higienizacja i usunięcie złogów. Stomatolog zaleci miejscowe antyseptyki i plan kolejnych wizyt.
- Farmakoterapia: antybiotyki przy zakażeniu, leki przeciwbólowe i przeciwzapalne dla komfortu. To uzupełnienie leczenia, nie zastępstwo zabiegu.
Gdy zmiany są zaawansowane i nieodwracalne, konieczne może być chirurgiczne usunięcie obumarłych tkanek. W przeciwnym razie proces może prowadzić do odsłonięcia korzeni i rozchwiania zębów.
- Rekonwalescencja: delikatna, ale systematyczna higiena, dieta łagodna dla błony śluzowej i kontrolne wizyty.
- Eliminacja używek i odbudowa nawyków zmniejsza ryzyko nawrotu.
Szybkie działanie zwiększa szansę na zachowanie zębów i ogranicza powikłania.
Dlaczego zwlekanie jest ryzykowne i jak zapobiegać nawrotom
Szybkie działanie ogranicza ryzyko, że lokalna infekcja zamieni się w problem dla całego organizmu.
Zwlekanie przy nasilających się objawach sprzyja postępowi zapalenie i trwałym uszkodzeniom zębów oraz linii dziąseł. Utracone tkanki rzadko odrastają bez interwencji, dlatego nie warto czekać.
W poważniejszych przypadkach zakażenie sięga kości i może zagrozić zdrowia całego organizmu, szczególnie przy choroby przewlekłej lub osłabieniu odporności. Niektóre przypadkach wymagają szybkiej hospitalizacji.
Profilaktyka to codzienne szczotkowanie, nitkowanie, kontrolne wizyty u stomatologa i profesjonalna higienizacja. Rzucenie palenia, dieta bogata w witaminę C i kontrola cukrzycy wzmacniają dziąseł i zmniejszają ryzyko nawrotu.
Jeśli pojawia się krwawienie, nasilające objawy lub powraca nieprzyjemny zapach — skontaktuj się ze stomatologiem. Szybka kontrola często zapobiega poważnym konsekwencjom.

Stomatologia zawsze była dla mnie tematem, który warto odczarować i wytłumaczyć po ludzku. Najbardziej cenię profilaktykę i proste nawyki, które robią dużą różnicę w zdrowiu jamy ustnej. Lubię konkret: co działa, co szkodzi i na co zwracać uwagę, żeby uniknąć problemów. Wierzę, że spokojna wiedza jest lepsza niż strach, a regularność wygrywa z zrywami raz na rok.