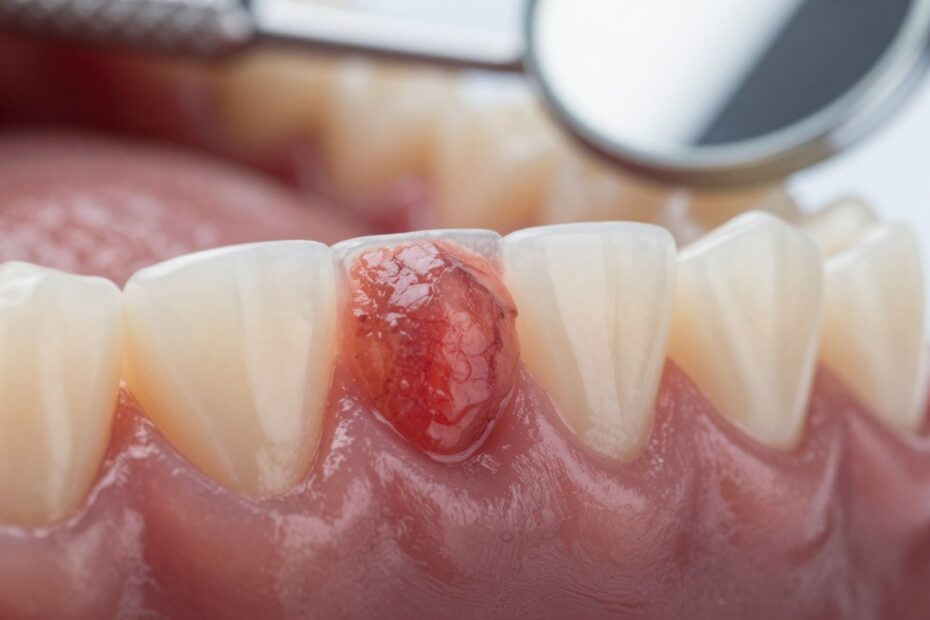
Czy jedna nieruchoma zmiana w jamie ustnej może zmienić czyjeś życie? To pytanie skłania do działania, bo brak bólu nie zawsze oznacza brak zagrożenia.
W tym wprowadzeniu dowiedz się, jak rozpoznać sygnały alarmowe i kiedy warto poprosić o konsultację stomatologiczną. Opiszemy proste kroki samokontroli i kryteria, które powinny wzbudzić natychmiastowe uwagi.
Wiele osób bagatelizuje zmianę, zwłaszcza gdy nie boli. Kilka prostych zasad pomoże osobom obserwującym zmianę: monitorować czas trwania, ocenę wzrostu i pojawienie się krwawienia czy owrzodzenia.
Artykuł pokaże, co robić przez pierwsze 2–3 tygodnie i kiedy zgłosić się szybko do specjalisty. Dowiedz się, jakie sytuacje wymagają natychmiastowej reakcji, by chronić zdrowie osób z podejrzeniem poważnej choroby.
Kluczowe wnioski
- Nowa, nierozpływająca się zmiana w jamie ustnej wymaga obserwacji i konsultacji.
- Sygnały alarmowe: szybki wzrost, krwawienie, owrzodzenie, drętwienie.
- Próg 2–3 tygodni to praktyczna zasada dla osób bez wyraźnej przyczyny.
- Nie zgaduj na podstawie zdjęć w internecie — diagnostyka u stomatologa jest konieczna.
- Przyczyny są różne; trafne rozpoznanie wpływa na dalsze leczenie i życie pacjenta.
Co oznacza twardy guzek na dziąśle i jak go wstępnie ocenić w jamie ustnej
Proste kroki oglądu jamy ustnej ułatwią wstępną ocenę niepokojącej zmiany. Stań przy dobrym świetle, użyj lustra i delikatnie odciągnij wargę lub policzek.
Sprawdź okolice przy zębach oraz bezzębne fragmenty. Oceń kolor, kształt i czy zmiana jest wyraźnie odgraniczona. Palcem lub językiem zbadaj, czy guzek jest twardy, ruchomy lub bolesny.
Zanotuj datę pojawienia się i obserwuj przez kilka dni. Jeśli objaw rośnie, krwawi samoistnie, powstaje owrzodzenie lub pojawia się drętwienie — umów wizytę od razu.
- Jak oglądać: dobre światło, lustro, delikatne odciągnięcie tkanek.
- Co zapisać: od kiedy, czy rośnie, krwawienie przy szczotkowaniu, ból, nieprzyjemny zapach.
- Czego nie robić: nie nakłuwać, nie wyciskać, nie próbować wycinać.
Przygotuj krótką historię zmian przed wizytą. Opisz, kiedy zauważyłeś zmianę i jak zachowuje się w jamie — to przyspieszy diagnostykę u stomatologa.
Twardy guz na dziąśle – najczęstsze przyczyny i skąd biorą się takie zmiany
Rozrosty przy zębach często mają prozaiczne przyczyny. Najczęściej są to reakcje na przewlekłe drażnienie: kamień nazębny, źle dopasowane protezy lub ostre brzegi wypełnień.
Do grupy typowych zmian zaliczamy nadziąślaki — zapalno‑rozrostowe ogniska występujące przy zębach. Mogą wyglądać niegroźnie, choć ich wygląd myli. W podobny sposób powstaje włókniak, czyli łagodny rozrost tkanki łącznej.
Mechanizm jest prosty: stały bodziec → przewlekłe podrażnienie → pogrubienie i rozrost tkanek. Nie zawsze da się ustalić przyczynę wyłącznie po dotyku, bo różne jednostki chorobowe mogą przypominać siebie nawzajem.
- Codzienne źródła: kamień, nieprawidłowe wypełnienia, pozostawione korzenie, źle dobrana proteza.
- Czynniki ogólne: używki, przewlekłe stany zapalne, nawyki mechaniczne (przygryzanie).
Jeżeli drażnik zostanie usunięty, a zmiana mimo to utrzymuje się lub rośnie — konieczna jest wizyta u specjalisty i dalsze badania. Tylko wtedy można bezpiecznie rozstrzygnąć, z jaką jednostką mamy do czynienia.
Kiedy twarde zgrubienie na dziąśle może być nowotworem i jakie są czerwone flagi
Nie wszystkie zmiany są łagodne. Nowotwory w jamie ustnej mogą być bez bólu, dlatego brak dolegliwości nie gwarantuje bezpieczeństwa.
Uważaj na te sygnały alarmowe. Jeśli zgrubienie utrzymuje się tygodniami, szybko rośnie, krwawi samoistnie lub tworzy niegojące się owrzodzenie — to powód do pilnej konsultacji.
Inne czerwone flagi to zmiana koloru i kształtu, nierówna powierzchnia, obrzęk lub asymetria. W bardziej zaawansowanych przypadkach mogą pojawić się objawy neurologiczne: uczucie ucisku, drętwienie lub promieniowanie.
- Co robić: umów konsultację stomatologiczną/periodontologiczną szybko.
- Badania: w razie podejrzeń wykonuje się biopsję i obrazowanie (RTG, CBCT, USG).
- Czynniki ryzyka: palenie, alkohol i przewlekłe stany zapalne zwiększają szansę na poważne choroby.
| Objaw | Dlaczego nie lekceważyć | Wstępne działanie |
|---|---|---|
| Utrzymujące się zgrubienie | Może być początkiem procesu nowotworowego | Ocena u stomatologa, obserwacja ≤2–3 tyg. |
| Krwawienie lub niegojące owrzodzenie | Wskazanie do biopsji | Szybkie skierowanie na diagnostykę |
| Drętwienie, promieniowanie | Może świadczyć o nacieku nerwów | Obrazowanie i konsultacja specjalistyczna |
Nie czekaj na ból. Jeżeli zmiana trwa dłużej niż 2–3 tygodnie lub spełnia kryteria alarmowe, konieczna jest pilna ocena. Wczesna diagnoza zwiększa szanse na skuteczne leczenie.
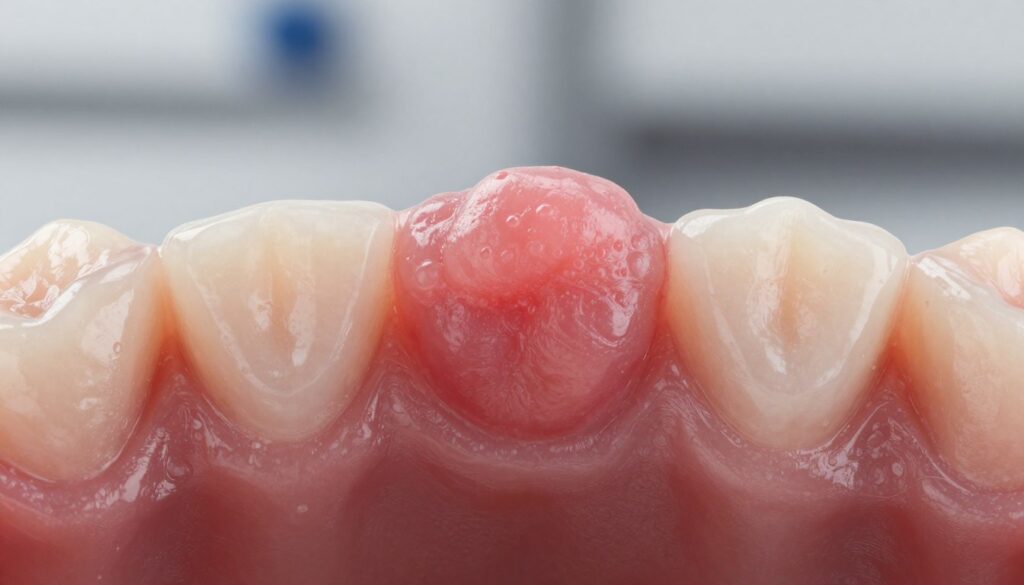
Nadziąślaki w praktyce: jak wyglądają, jakie dają objawy i dlaczego wymagają diagnostyki różnicowej
Z praktycznego punktu widzenia nadziąślaki często imitują inne zmiany, dlatego rozpoznanie wymaga ostrożności. To najczęstsze rozrosty zapalno‑rozrostowe dziąseł, zwykle pojawiają się przy zębach, rzadziej w odcinkach bezzębnych i przy implantach.
Wygląd bywa charakterystyczny: uszypułowana narośl, żywoczerwony lub zbliżony do tkanek kolor. Czerwony odcień wskazuje na bogate unaczynienie i skłonność do krwawień.
Rozmiar zwykle mieści się w przedziale 1–3 cm. Szybki wzrost, owrzodzenie lub resorpcja kości to cechy wymagające pogłębionej diagnostyki.
Przyczyny są najczęściej miejscowe: kamień nazębny, źle dopasowane wypełnienia, stare protezy, ostre brzegi ubytków, pozostawione korzenie oraz używki. Czynniki ogólne to zaburzenia immunologiczne, awitaminozy i wpływ hormonów (ciąża, antykoncepcja).
Objawy wpływają na codzienne życie pacjentów: trudności w higienie, jedzeniu, noszeniu protez czy wymowie. Leczenie nie powinno ograniczać się do samego usunięcia zmiany — kluczowe jest wyeliminowanie źródła drażnienia i kontrola pooperacyjna.
W praktyce: zaplanuj obrazowanie (RTG) przy podejrzeniu resorpcji kości oraz badanie histopatologiczne po usunięciu. Tylko kompleksowa diagnostyka i właściwe leczenie zmniejszają ryzyko nawrotu.
Szczególne sytuacje: guz ciążowy, dzieci w okresie wymiany zębów i zmiany po urazach
Są trzy sytuacje, w których zmiana w jamie ustnej wymaga innego podejścia: ciąża, okres wymiany zębów u dzieci oraz urazy lub stałe drażnienie.
Guz ciążowy (nadziąślak naczyniakowaty) zwykle pojawia się w 1. lub 2. trymestrze. Rośnie szybko i łatwo krwawi, zwłaszcza przy złej higienie. Małe, bezobjawowe zmiany można obserwować; po porodzie często ustępują. Jeśli jednak występuje częste krwawienie, trudność w jedzeniu lub silny ból, rozważa się zabieg.
U dzieci podczas wymiany zębów też pojawia się rozrost dziąseł. Tempo zmian jest zmienne, więc potrzebna jest kontrola i dokumentacja. Przy utrzymującym się problemie należy skierować dziecko na ocenę.
Zmiany pourazowe wynikają z przygryzania, ostrych krawędzi wypełnień lub protez. Mogą być bez bólu, ale trwać długo. Każdy problem, który nie mija, warto skonsultować z dentystą.
„Brak bólu nie oznacza braku zagrożenia — obserwacja i usunięcie przyczyny są kluczowe.”
Diagnostyka w gabinecie: jakie badania pomagają ustalić, z czym mamy do czynienia
W gabinecie diagnostyka zaczyna się od krótkiego, ukierunkowanego wywiadu i dokładnego badania. Lekarz pyta o czas trwania zmiany, tempo wzrostu, urazy i krwawienia. To pozwala określić, w jakim sposób trzeba prowadzić dalsze badania.
Badanie wewnątrzustne obejmuje ocenę kształtu, koloru i konsystencji oraz palpację okolicznych węzłów chłonnych głowy i szyi. Powiększone węzły mogą wskazywać na infekcję lub proces rozrostowy, co zmienia plan działania lekarza.
W zależności od przypadku wykonuje się obrazowanie: RTG dla zasięgu w kości, a CBCT lub USG, gdy trzeba ocenić głębsze struktury. W podejrzeniu zmiany złośliwej biopsja jest kluczowa.
Ostateczne rozpoznanie często zależy od badania histopatologicznego usuniętej zmiany. Nawet przy typowym obrazie nadziąślaka, materiał powinien trafić do laboratorium, by potwierdzić typ (zapalny, włóknisty, olbrzymiokomórkowy).
- Jak wygląda ścieżka: wywiad → badanie kliniczne → obrazowanie → biopsja/histopatologia.
- Kiedy biopsja: szybki wzrost, owrzodzenie, nietypowy wygląd, nawrót po leczeniu.
- Jak się przygotować: zdjęcia zmiany z datą, lista leków, informacje o używkach i źródłach drażnienia.
„Dokładna diagnostyka to podstawa bezpiecznego planu leczenia i mniejszego ryzyka nawrotu.”
| Etap | Cel | Co robi lekarz |
|---|---|---|
| Wywiad | Określić historię | Zbiera czas, objawy, czynniki drażniące |
| Badanie kliniczne | Ocenić lokalizację i węzły | Oglądanie i palpacja |
| Obrazowanie i biopsja | Wykluczyć naciek kości i potwierdzić typ | RTG/CBCT/USG oraz pobranie materiału |
Po badaniach lekarz przedstawia plan: usunięcie przyczyny drażnienia, ewentualne zabiegowe usunięcie zmiany oraz harmonogram kontroli. Taki sposób pracy poprawia bezpieczeństwo pacjenta w każdym przypadku.
Co dalej: leczenie, usuwanie przyczyny i jak zmniejszyć ryzyko nawrotu zmiany na dziąśle
Konieczny jest plan, który łączy usunięcie zmiany z eliminacją czynników wywołujących.
W praktyce stosuje się trzy strategie: obserwację w wybranych sytuacjach, leczenie przyczynowe oraz zabiegowe wycięcie. Operację wykonuje się skalpelem lub laserem, obejmując zmianę z marginesem zdrowych tkanki, by zmniejszyć ryzyko wznowy.
Przy dużych zmianach w odcinku estetycznym często potrzebna jest plastyka tkanek miękkich. Po zabiegu materiał kieruje się na badanie histopatologiczne w celu potwierdzenia rozpoznania.
Aby ograniczyć nawroty, usuń miejscowe czynników: popraw higienę, wykonaj skaling, napraw wypełnienia i dopasuj protez. Kontrole po zabiegu i szybka reakcja na nowe zmiany w obrębie jamy ustnej są kluczowe.
Checklist dla pacjenta: obserwuj gojenie, zgłoś krwawienie, nowe guzy lub ból oraz dbaj o regularne wizyty kontrolne.

Stomatologia zawsze była dla mnie tematem, który warto odczarować i wytłumaczyć po ludzku. Najbardziej cenię profilaktykę i proste nawyki, które robią dużą różnicę w zdrowiu jamy ustnej. Lubię konkret: co działa, co szkodzi i na co zwracać uwagę, żeby uniknąć problemów. Wierzę, że spokojna wiedza jest lepsza niż strach, a regularność wygrywa z zrywami raz na rok.