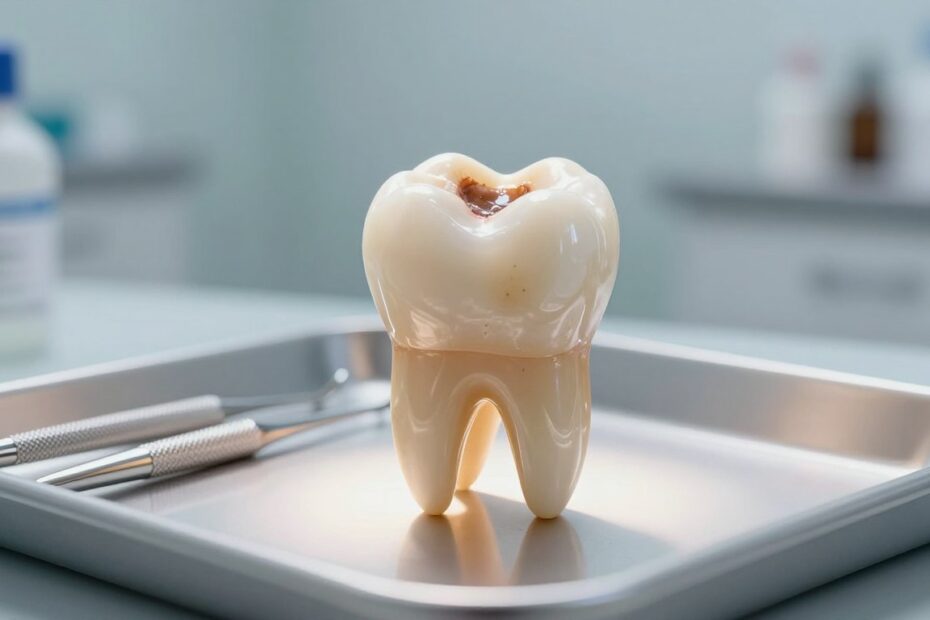
Czy złudne poczucie bezpieczeństwa po leczeniu kanałowym jest uzasadnione?
W praktyce stomatologicznej pacjenci często zakładają, że brak żywej miazgi wyklucza dolegliwości. Tymczasem źródłem problemu bywają tkanki okołowierzchołkowe i przewlekły stan zapalny wokół korzenia.
Objawy bywają różne: ściemnienie, ból przy nacisku, tkliwość przy nagryzaniu, obrzek i nieprzyjemny zapach. Czasem dolegliwości pojawiają się dopiero po latach od przeprowadzonego leczenia kanałowego.
W tym tekście wyjaśnimy, jak odróżnić ból pochodzący z samego zęba od tego wynikającego z tkanek okołokorzeniowych. Omówimy diagnostykę (RTG), opcje leczenia (reendo, ekstrakcja) oraz kiedy warto udać się natychmiast do gabinetu.
Kluczowe wnioski
- Brak nerwu nie wyklucza stanu zapalnego wokół korzenia.
- Ból przy nagryzaniu i tkliwość sugerują problem okołowierzchołkowy.
- Ściemnienie to nie tylko estetyka, ale sygnał do kontroli.
- RTG i reendo to standardowe narzędzia diagnostyczne w Polsce.
- W razie nasilonych objawów nie warto zwlekać z wizytą u stomatologa.
Martwy ząb – co to znaczy i kiedy ząb jest martwy
Mówimy o martwym zębie, gdy miazga obumiera lub zostaje usunięta w trakcie leczenia kanałowego.
Miazga to delikatna tkanka wewnątrz zęba. Zawiera naczynia krwionośne, nerwy i komórki odpornościowe. Dzięki temu pełni rolę obronną przed bakteriami.
Do obumarcia miazgi dochodzi najczęściej przez zaawansowaną próchnicę, uraz mechaniczny lub powikłania po wcześniejszym leczeniu.
- miazgi traci unaczynienie i unerwienie, więc zęba jest pozbawiony „czucia”.
- martwica miazgi to inaczej naturalne obumarcie; depulpacja to usunięcie miazgi przy reendo lub leczeniu pierwotnym.
- po obumarciu kanały wymagają opracowania i szczelnego wypełnienia (np. gutaperką).
Uwaga: brak żywej miazgi nie oznacza, że ząb jest bezwartościowy. Prawidłowo leczony i odbudowany ząb może skutecznie funkcjonować przez wiele lat.
Jak rozpoznać martwego zęba: objawy w jamie ustnej
W jamie ustnej sygnały problemu bywają subtelne. Najczęściej pacjent zauważa zmianę koloru — zęby stają się szare, brązowe lub ciemne.
Inne objawy to tkliwość przy nacisku lub gryzieniu, obrzęk i zaczerwienienie dziąseł oraz nieprzyjemny zapach. Czasem brak bólu nie wyklucza schorzenia — obumarcie miazgi i przewlekłe zapalenie tkanek mogą przebiegać skąpoobjawowo z okresowymi zaostrzeniami.
Typowe symptomy okołowierzchołkowe to uczucie „wysadzania zęba”, ból przy nagryzaniu, nadwrażliwość na opukiwanie oraz miejscowy obrzęk, który może się rozwinąć w ropień.
- Ściemnienie zęba, tkliwość, obrzęk dziąsła i nieświeży zapach — łatwe do zauważenia w jamie ustnej.
- Brak bólu nie oznacza braku problemu — obserwuj zmiany i okresowe dolegliwości.
- Objawy systemowe, jak nasilający się obrzęk czy złe samopoczucie, wymagają pilnej wizyty.
Dentysta sprawdzi stan dziąseł, ewentualną przetokę, ruchomość zęba oraz szczelność wypełnień i korony. Kontrola jest szczególnie ważna po urazie lub leczeniu kanałowym, gdy ryzyko powikłań tkanek przywierzchołkowych rośnie.
„Szybka ocena stomatologiczna pozwala zapobiec rozwojowi ropnia i poważnych powikłań.”
Czy martwy ząb może boleć i dlaczego ból pojawia się mimo braku nerwu
Dolegliwości pojawiają się, gdy reakcja immunologiczna w okolicy korzenia wywiera nacisk na unerwione tkanki. Produkty rozpadu miazgi i bakterie w kanałach inicjują stan zapalny, który zwiększa wrażliwość więzadeł ozębnej, kości i dziąsła.
Infekcja w kanale powoduje obrzęk. Obrzęk podnosi ciśnienie w okolicy wierzchołka. To właśnie nacisk na tkanki okołokorzeniowe często powoduje ból.
Ból nasila się przy gryzieniu, opukiwaniu lub przy silniejszych bodźcach. Leczenie kanałowe nie wyklucza dolegliwości, jeśli w kanałach pozostaje zakażenie lub pojawia się nieszczelne wypełnienie.
- Mechanizm: brak żywej miazgi nie oznacza braku unerwienia tkanek okołokorzeniowych.
- Objawy: wrażliwość na ucisk i nasilenie przy bodźcach.
- Porada: ból to sygnał do diagnostyki — nie warto go „przeczekać”.
„Dolegliwości zęba mogą wynikać z procesu zapalnego w tkankach przykorzeniowych, a nie z samej miazgi.”
Najczęstsze przyczyny bólu martwego zęba
Najczęściej dolegliwości wynikają z problemów w kanale korzeniowym lub z uszkodzeń mechanicznych. Istotne są konkretne przyczyny, bo od nich zależy plan leczenia.
Główne kategorie przyczyn:
- Infekcyjne — bakterie w kanałach prowadzą do zapalenia tkanek przy korzeniu.
- Mechaniczne — uraz, pęknięcie lub mikropęknięcia torują drogę zakażeniom.
- Jatrogennie — nieprawidłowe leczenie kanałowe, np. pozostawienie zakażonej tkanki.
- Przeciążeniowe — nieprawidłowy zgryz lub gryzienie twardych pokarmów.
W przebiegu próchnicy szkliwo i zębina ulegają destrukcji. Infekcja przechodzi do miazgi, co może doprowadzić do obumarcia i zakażenia kanałów. To typowy mechanizm zaczynający problem.
Nawet po leczeniu kanałowym dolegliwości pojawiają się w przypadku, gdy kanał nie został odnaleziony, opracowany i szczelnie wypełniony. Pęknięcia korzenia zaś ułatwiają bakteriom dostęp i nasilają objawy przy nagryzaniu.
Uwaga: nieleczony proces zapalny może prowadzić do ropnia i rozprzestrzeniania się zakażenia. W takim przypadku szybka ocena stomatologiczna znacząco zmniejsza ryzyko powikłań.
Rodzaje bólu: jak boli martwy ząb i co może oznaczać charakter dolegliwości
Typ bólu — pulsujący, przy nagryzaniu czy opukiwaniu — ułatwia postawienie wstępnej hipotezy. Martwy ząb boli zwykle wskazując na różne mechanizmy zapalne lub mechaniczne.
Pulsujący ból to sygnał aktywnego procesu. Często to efekt wzrostu ciśnienia w tkankach przy zakażeniu kanału lub ropniu. Taki ból narasta i wymaga pilnej oceny.
Ból przy nagryzaniu lub w końcowej fazie zwarcia sugeruje problemy z ozębną, przeciążenie albo pęknięcie korzenia. Gdy ząb boli przy nacisku, trzeba sprawdzić szczelność wypełnień i strukturę korony.
Ból przy opukiwaniu typowo oznacza podrażnienie tkanek okołowierzchołkowych. Drgania powodują nasilenie dolegliwości, co jest istotną wskazówką diagnostyczną.
Aparat ortodontyczny lub źle dopasowana korona mogą nasilać ból. Ból pod koroną często wynika z nieszczelności, wtórnej infekcji kanałów lub przeciążenia zgryzowego.
Mapowanie objawów: stały, narastający ból wymaga pilnej interwencji; okresowe epizody też potrzebują diagnostyki, ale zwykle bez SOR-u.
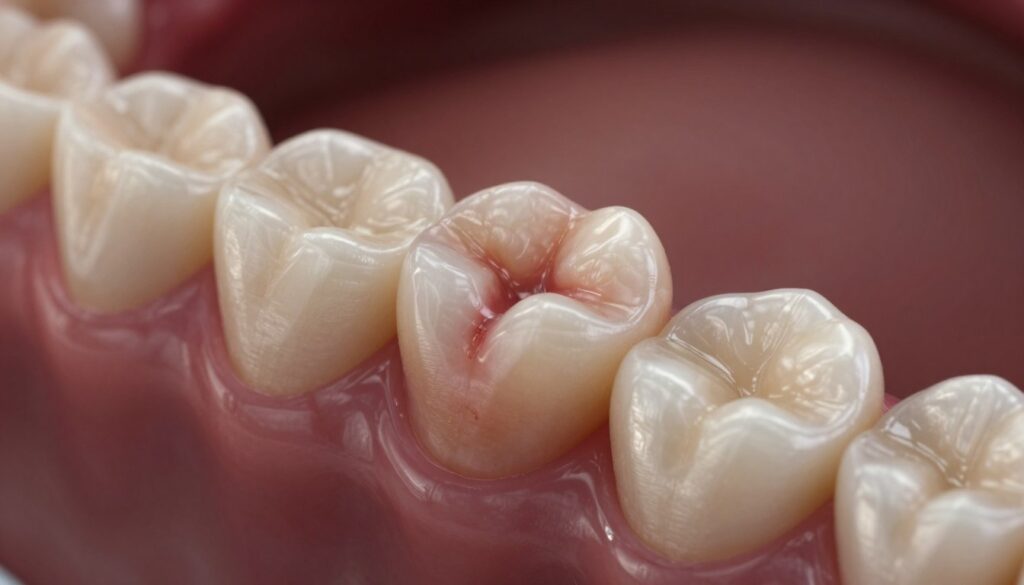
Ból martwego zęba po latach od leczenia kanałowego – skąd się bierze
Nawet dobrze wykonane leczenie kanałowe może wywołać dolegliwości po kilku latach. Kanały korzeniowe to skomplikowany system, a mikronieszczelność odbudowy pozwala bakteriom ponownie kolonizować przestrzeń.
Typowe scenariusze to nieodnaleziony kanał, niedopełnienie wypełnienia lub próchnica wtórna pod koroną. Pęknięcie korzenia lub rozszczelnienie wypełnienia także może spowodować nawrót infekcji.
Objawy, które pacjent opisuje, to tkliwość przy nagryzaniu, okresowe pulsowanie, uczucie rozpierania i czasami obrzęk dziąsła. Takie symptomy mogą pojawić się po latach bez wyraźnego ostrzeżenia.
- Kontrole radiologiczne po leczeniu pomagają wykryć niepełne wygojenie zmian okołowierzchołkowych.
- Reendo jest często wskazane, gdy ból utrzymuje się po leczeniu kanałowym lub gdy RTG ujawnia ognisko zapalne.
„Ból po latach nie zawsze oznacza porażkę leczenia — często sygnalizuje zmianę w kanale lub szczelności odbudowy.”
W następnej sekcji omówimy pęknięcie korzenia jako jedną z trudnych do rozpoznania przyczyn dolegliwości.
Martwy ząb a pęknięcie korzenia – objawy, rokowanie, kiedy ekstrakcja bywa nieunikniona
Uszkodzenie struktury korzenia po rozległych ubytkach lub leczeniu kanałów często otwiera drogę dla bakterii. Pionowe pęknięcie korzenia występuje w około 2–5% przypadków i zwykle dotyczy zębów osłabionych.
Typowe symptomy to ból przy nagryzaniu w końcowej fazie zwarcia oraz nawracające stany zapalne dziąsła przy jednym zębie. Objawy bywają trudne do wyjaśnienia mimo prawidłowego leczenia kanałów.
Potwierdzenie pęknięcia wymaga dokładnego badania i obrazowania. Czasem konieczne są zdjęcia CBCT i ocena chirurgiczna, ponieważ pęknięcie trudno zobaczyć w standardowym RTG.
Rokowanie jest często niekorzystne. Pęknięcie tworzy stałą drogę zakażenia dla systemu kanałów korzeniowych, co utrudnia szczelne leczenie i prowadzi do nawrotów.
W przypadkach pionowego pęknięcia, utraty podparcia lub nawracających infekcji, ekstrakcja bywa jedynym skutecznym rozwiązaniem.
Decyzja o usunięciu zęba jest medyczna, ma na celu przerwanie źródła zapalenia i umożliwienie planowania odbudowy protetycznej lub implantologicznej.
Diagnostyka: jak dentysta potwierdza, że ząb jest martwy i dlaczego boli
Diagnostyka zaczyna się od szczegółowego wywiadu o czasie trwania i charakterze dolegliwości.
Lekarz pyta, kiedy ból występuje, czy nasila się przy nagryzaniu oraz o historię leczenia. Następnie wykonuje badanie jamy ustnej, ocenia dziąsła i ruchomość zęba.
Do testów należą próby termiczne (zimno) i opukiwanie. Brak reakcji na zimno sugeruje martwicę miazgi, ale wynik trzeba zestawić z obrazem radiologicznym.
RTG pokazuje wypełnienie kanałów, przejaśnienia okołowierzchołkowe oraz zmiany kostne. W trudnych przypadkach wykonuje się CBCT.
- Wywiad i badanie kliniczne — co i kiedy boli.
- Testy żywotności — reakcja na zimno/opukiwanie.
- Obrazowanie — RTG/CBCT dla oceny kanałów i kości.
| Metoda | Co ocenia | Zaleta |
|---|---|---|
| Wywiad kliniczny | Charakter bólu, czas trwania | Szybkie, niskokosztowe |
| Testy żywotności | Reakcja miazgi | Pomocne przy różnicowaniu |
| RTG / CBCT | Wypełnienia, przejaśnienia, pęknięcia | Dokładna wizualizacja |
Ustalenie, że ząb jest nieżywy, to tylko część rozpoznania — ważne jest zidentyfikowanie źródła dolegliwości.
Przygotuj na wizytę informacje o czasie bólu, reakcji na nagryzanie, epizodach obrzęku i wcześniejszych zabiegach. To przyspieszy postawienie diagnozy i wybór leczenia.
Możliwe powikłania nieleczonego martwego zęba
Nieleczona martwica miazgi często zamienia się w stałe źródło zakażenia w obrębie korzenia. Bakterie w kanale tworzą rezerwuar, który daje nawroty zapalenia okołowierzchołkowego.
Najgroźniejsze powikłania to ropień i obrzęk. Ropień daje pulsujący ból i twardy obrzęk, a czasem prowadzi do powstania przetoki przechodzącej na dziąsło.
Zapalenie może szerzyć się na kość i tkanki miękkie. W skrajnych przypadkach obrzęk staje się widoczny zewnętrznie na twarzy i wymaga pilnej interwencji.
Funkcjonalne skutki obejmują ograniczenie żucia i przewlekły dyskomfort. Estetyczne to przebarwienie zęba i nieprzyjemny zapach.
- Rezerwuar bakterii → nawracające infekcje
- Ropień → pulsujący ból i obrzęk
- Przetoka → uchyłek drenujący zakażenie
- Rozsiew zapalenia → zmiany kostne, obrzęk twarzy
| Powikłanie | Objawy | Potencjalne leczenie |
|---|---|---|
| Ropień | Pulsujący ból, miejscowy obrzęk | Drenaż, antybiotykoterapia, reendo/ekstrakcja |
| Przetoka | Stały wypływ płynów, miejscowe zaczerwienienie | Usunięcie źródła zakażenia, leczenie kanałowe |
| Zapalenie kości | Przejaśnienie w RTG, ból przy nacisku | Reendo, chirurgia, w skrajnych przypadkach ekstrakcja |
Większości powikłań można zapobiec dzięki szybkiemu rozpoznaniu i leczeniu endodontycznemu lub ekstrakcji, gdy sytuacja tego wymaga.
Leczenie kanałowe martwego zęba – na czym polega i kiedy jest zalecane
Leczenie kanałowe to procedura mająca na celu uratowanie zęba poprzez usunięcie źródła zakażenia wewnątrz jego struktury.
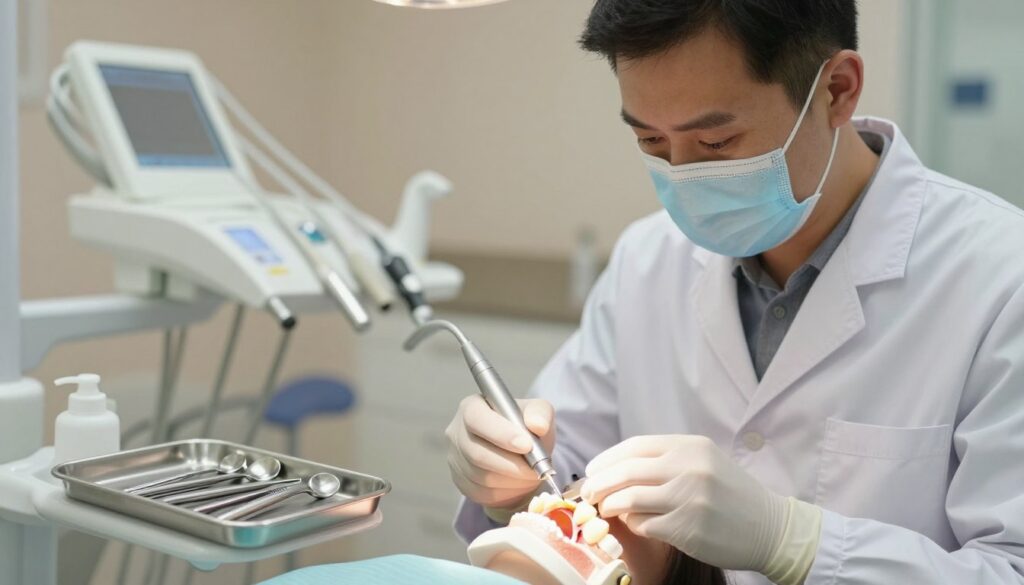
Cele endodoncji są proste: usunąć zakażenie, zatrzymać zapalenie przy korzeniu i zachować ząb w łuku.
Etapy zabiegu wykonuje się krok po kroku: dostęp do komory, opracowanie kanałów, płukanie i dezynfekcja, osuszenie oraz szczelne wypełnienie biokompatybilnym materiałem, np. gutaperką.
Odbudowa korony po leczeniu jest kluczowa. Bez solidnej rekonstrukcji ząb jest bardziej podatny na reinfekcję i złamanie.
- Wskazania: martwica miazgi, zmiany okołowierzchołkowe, dolegliwości sugerujące źródło endodontyczne.
- Dodatkowe procedury: leczenie pod mikroskopem, precyzyjna ocena liczby kanałów zwiększają skuteczność.
- Efekt: prawidłowo przeleczony ząb może służyć latami przy regularnych kontrolach.
| Etap | Co obejmuje | Korzyść |
|---|---|---|
| Dostęp i opracowanie | Usunięcie miazgi, kształtowanie kanałów | Eliminacja źródła zakażenia |
| Płukanie i dezynfekcja | Roztwory antyseptyczne, mechaniczne oczyszczenie | Zmniejszenie liczby bakterii |
| Wypełnienie i odbudowa | Gutaperka + szczelna rekonstrukcja koronowa | Zapobieganie reinfekcji i przywrócenie funkcji |
„Leczenie kanałowe daje szansę na zachowanie zęba i przerwanie procesu zapalnego przy korzeniu.”
Ponowne leczenie kanałowe (reendo) – kiedy jest potrzebne i co daje
Reendo staje się opcją, gdy wcześniejsze leczenie nie usunęło źródła zakażenia. To ponowne otwarcie zęba, usunięcie starego wypełnienia kanałowego, dokładna dezynfekcja i szczelne wypełnienie.
Dentysta rozważa reendo, gdy występuje ból, na RTG widoczna jest zmiana okołowierzchołkowa lub gdy ząb nagle staje się tkliwy po latach.
Najczęstsze powody niepowodzenia to pominięty kanał, nieszczelność, złamanie narzędzia w kanale lub niedostateczna dezynfekcja. W takich przypadkach reendo umożliwia usunięcie ogniska zakażenia.
- Co daje pacjentowi: szansę na zachowanie zęba bez ekstrakcji i przerwanie przewlekłego źródła zapalenia.
- Kontrole radiologiczne: brak objawów po leczeniu nie zawsze gwarantuje sukces; RTG potwierdza gojenie.
- Decyzja zależy od anatomii kanałów, stopnia zniszczenia i możliwości szczelnej odbudowy.
Reendo to często skuteczna alternatywa dla usunięcia zęba, gdy warunki anatomiczne i rekonstrukcja pozwalają na trwałe zamknięcie kanałów.
Martwy ząb — leczyć czy wyrywać: jak podejmuje się decyzję
Decyzja między ratowaniem zęba a jego usunięciem zależy od wielu klinicznych i protetycznych czynników.
Ogólna zasada: jeśli ząb da się przewidywalnie wyleczyć i szczelnie odbudować, warto próbować go zachować. Własny element łuku zębowego pomaga w utrzymaniu prawidłowego zgryzu i funkcji żucia.
Za leczeniem przemawiają: możliwość szczelnego opracowania kanałów, brak pęknięcia korzenia, wystarczająca ilość tkanek do odbudowy i stabilne przyzębie.
Za ekstrakcją wskazania to pionowe pęknięcie, duże perforacje, zaawansowane resorpcje oraz bardzo złe rokowanie kliniczne.
Po usunięciu często niezbędne jest uzupełnienie braku (implant, most lub proteza). To ważny aspekt długofalowy, bo utrata miejsca zmienia biomechanikę łuku.
W gabinecie decyzja powstaje po ocenie RTG, badaniu klinicznym i rozmowie o kosztach, czasie oraz alternatywach.
Decyzja powinna być indywidualna i uwzględniać oczekiwania pacjenta — estetykę, komfort leczenia oraz plan protetyczny.
Czy wyrwanie martwego zęba boli i jak wygląda znieczulenie
Ekstrakcja zwykle odbywa się w znieczuleniu miejscowym, dzięki czemu pacjent nie odczuwa ostrego bólu w trakcie zabiegu.
Podanie leku (np. lidokaina lub mepiwakaina) wiąże się z krótkim uczuciem rozpierania. Potem następuje drętwienie okolicy — pacjent nie czuje cięcia ani manipulacji.
Warto wiedzieć: podczas samego usuwania mogą być wyczuwalne siły i nacisk. Jeśli pojawia się ostry ból, należy natychmiast poinformować lekarza, który doda znieczulenie.
Po zabiegu występuje normalny dyskomfort: obrzęk, tkliwość przy dotyku i niewielkie krwawienie. Lekarz zaleci zimne okłady, leki przeciwbólowe i wskazówki higieniczne rany.
- Ekstrakcja likwiduje źródło przewlekłego stanu zapalnego.
- Po usunięciu planuje się odbudowę protetyczną lub implantologiczną.
- Pilna ekstrakcja bywa konieczna przy złym rokowaniu, pionowym pęknięciu korzenia lub nawracającym ropniu.
| Faza | Co odczuwa pacjent | Rekomendowane postępowanie |
|---|---|---|
| Podczas zabiegu | Drętwienie, nacisk | Dodatkowe znieczulenie w razie bólu |
| Bezpośrednio po | Obrzęk, tkliwość, niewielki ból | Zimne okłady, leki przeciwbólowe |
| Plan długoterminowy | Brak zęba w łuku | Most, implant lub proteza |
Usunięcie przerywa źródło infekcji i ułatwia dalszą odbudowę funkcjonalną oraz estetyczną.
Dlaczego martwy ząb ciemnieje i jak poprawić estetykę uśmiechu
Zmiana koloru zaczyna się od wewnątrz. Po obumarciu miazgi produkty rozpadu krwi, w tym hemoglobiny, wnikają do kanalików zębinowych.
To zmienia optykę zębiny i szkliwa, stąd szary lub brązowy odcień. Dodatkowo ząb jest bardziej podatny na przebarwienia zewnętrzne.
Do czynników zewnętrznych należą kawa, herbata, czerwone wino i tytoń. Mikronieszczelności w wypełnieniach zwiększają ryzyko penetracji barwników.
Estetyczne opcje zależą od stopnia przebarwienia i ilości zdrowej tkanki. Można rozważyć:
- wybielanie wewnętrzne (gdy przebarwienie pochodzi z kanału),
- odbudowę kompozytową dla mniejszych defektów,
- licówkę lub koronę przy głębokim przebarwieniu lub utracie tkanek.
Przebarwienie bywa też sygnałem nieszczelności lub toczącego się stanu zapalnego, więc estetyka powinna iść w parze z kontrolą diagnostyczną.
„Leczenie estetyczne warto planować po ocenie radiologicznej i klinicznej — najpierw zdrowie, potem wygląd.”
| Metoda | Kiedy stosować | Korzyść |
|---|---|---|
| Wybielanie wewnętrzne | Przebarwienie wewnętrzne po leczeniu kanałowym | Naturalny odcień bez dużej preparacji |
| Odbudowa kompozytowa | Mniejsze przebarwienia, utrata tkanek korony | Szybka, zachowawcza odbudowa |
| Licówka / korona | Zaawansowane przebarwienie lub złamanie | Trwała i estetyczna rekonstrukcja |
Wybielanie martwego zęba, licówka czy korona – które rozwiązanie wybrać
Wybór między wybieleniem, licówką a koroną zależy od stopnia przebarwienia i stanu tkanek koronowych.
Wybielanie wewnętrzne sprawdza się, gdy problem to głównie kolor. Środek utleniający umieszcza się w komorze zębowej kilkakrotnie, zwykle co 3–7 dni, aż do uzyskania oczekiwanego odcienia.
Realne oczekiwania: efekt jest dobry, lecz obserwuje się nawroty u ~25% po 5 latach i ~40% po 8 latach. Dlatego dentysta może zaproponować okresowe wybielanie zewnętrzne, np. co 6 miesięcy z użyciem szyny.
- Licówka porcelanowa — estetyczna i zachowawcza opcja, gdy jest wystarczająca ilość szkliwa i potrzeba korekcji kształtu.
- Korona — lepsza przy dużym osłabieniu korony, głębokich ubytkach lub silnym przebarwieniu, które trudno zamaskować.
- Ważne: każdy zabieg wymaga oceny szczelności wcześniejszego leczenia kanałowego i braku aktywnego stanu zapalnego.
| Metoda | Kiedy stosować | Korzyść |
|---|---|---|
| Wybielanie wewnętrzne | Przebarwienie wewnętrzne | Zachowawcze, możliwe odświeżenie koloru |
| Licówka | Umiarkowane przebarwienie, dobra ilość tkanek | Estetyka, minimalna preparacja |
| Korona | Duże zniszczenie, silne przebarwienie | Wzmocnienie i pełne maskowanie |
Decyzja powinna uwzględniać stopień zniszczenia, oczekiwany odcień, budżet i plan długoterminowy.
Jak dbać o zęby po leczeniu i kiedy nie zwlekać z wizytą u dentysty
Po zabiegu endodontycznym najważniejsze są szczelna rekonstrukcja i obserwacja stanu gojenia.
Kontrole warto wykonać regularnie przez pierwszy rok, a potem co pół roku. Sukces potwierdza brak bólu, obrzęku, przetoki i prawidłowy obraz radiologiczny.
Zęby po leczeniu bywają bardziej kruche z powodu odwodnienia tkanek. Dlatego zalecana jest solidna odbudowa (wypełnienie lub korona) oraz unikanie gryzienia bardzo twardych pokarmów.
Nie zwlekaj z wizytą, gdy pojawi się narastający ból, obrzęk twarzy lub dziąsła, ropna wydzielina, gorączka albo długotrwała tkliwość przy nagryzaniu.
Profilaktyka: dokładne szczotkowanie, nitkowanie, ograniczenie cukrów, ochraniacze przy sportach kontaktowych i konsultacja z dentystą przy aparacie ortodontycznym.

Stomatologia zawsze była dla mnie tematem, który warto odczarować i wytłumaczyć po ludzku. Najbardziej cenię profilaktykę i proste nawyki, które robią dużą różnicę w zdrowiu jamy ustnej. Lubię konkret: co działa, co szkodzi i na co zwracać uwagę, żeby uniknąć problemów. Wierzę, że spokojna wiedza jest lepsza niż strach, a regularność wygrywa z zrywami raz na rok.